REVISIÓN BIBLIOGRÁFICA
Hematoma subdural crónico, tratamiento clínico
Chronic subdural hematoma, clinical management
Dr. Luis Cárdenas Carrión 1; Dra. Ximena Cárdenas Loaiza 2
- Neurocirujano-Terapista Neural
- Neuróloga Clínica – Clínica de Toxina Botulínica
Palabras Clave: Hematoma subdural crónico. Fragilidad capilar. Enzimas proteolíticas. Escala clínica de Markwalder
Keywords: Chronic subdural
hematoma. Capillary fragility. Proteolytic enzymes. Markwalder clinical scale
Fecha recepción: 05-10-2021
Fecha aceptación: 04-11-2021
Fecha publicación: 10-12-2021
DOI: 10.65183/revind.e3.03
Resumen
La dermatosis conocida como síndrome de Sweet, también llamado dermatosis neutrofílica febril aguda, es caracterizada por fiebre, leucocitosis, y pápulas, placas o nódulos dolorosos en la piel con infiltrado neutrofílico dérmico sin vasculitis. Esta enfermedad, que puede aparecer de forma idiopática, está frecuentemente asociada a infecciones, enfermedades inflamatorias y neoplasias. Presentamos dos casos de síndrome de Sweet asociado a enfermedad inflamatoria intestinal, los cuales tuvieron una respuesta favorable al tratamiento con corticosteroides.
Abstract
Sweet’s syndrome (SS) is a neutrophilic dermatosis characterized by fever, leukocytosis, and painful skin lesions, including papules, plaques, or nodules with dermal neutrophilic infiltrate without vasculitis. SS can appear idiopathically, but is often associated with infections, inflammatory diseases, and malignancies. We present two cases of Sweet’s syndrome associated with inflammatory bowel disease, both of which responded favorably to corticosteroid treatment.
Introducción
El hematoma subdural crónico es una de las enfermedades que ha sido reconocida y tratada de manera quirúrgica desde los inicios de las primeras civilizaciones, se reconocen grabados en todas las culturas que muestran seres humanos de cuya cabeza fluye contenido líquido; en nuestro continente se encuentran tanto en el incario como en los pueblos aztecas y mexicas.
Es una enfermedad que con frecuencia padecen especialmente las personas de edad avanzada, aunque igualmente puede afectar a personas con menores rangos edad, incluso a niños.
El hematoma subdural crónico (HSC) se define como una colección sanguíneo-fibrinoide en el espacio subaracnoideo, existente entre las meninges: duramadre y aracnoides, debido a traumatismos, complicaciones de aplicación de dispositivos de derivación ventricular de LCR, infecciones (empiema y meningitis), coagulopatías u otras causas (1), se incluyen accesos intensos de tos en ancianos (teoría personal) pues la atrofia cerebral permite mayor desplazamiento encefálico en el LCR provocando ruptura de vasos corticales.
Su etiología es con mayor frecuencia secundaria a traumatismos craneoencefálicos, en buen número de casos de poca intensidad también se pueden presentar como complicaciones de enfermedades inflamatorias del encéfalo.
Hematoma subdural crónico es una patología que ha sido reconocida desde los albores del desarrollo de la humanidad, pues existen muchas evidencias en cráneos fósiles especialmente encontrados en los territorios del incario, que muestran huellas de perforaciones quirúrgicas con signos de regeneración de los bordes óseos, lo que habla de supervivencia. Wirchow, en 1857, es el primero en describirlo como «paquimeningitis hemorrágica».(1)
Basados en la fisiopatología, que ha demostrado que los vasos de la membrana parietal del hematoma son frágiles y resangran con facilidad, lo que no permite la adecuada formación de los coágulos por una deficiente adherencia plaquetaria, y, por otro lado, en que la fibrinólisis también deficiente se realiza solo dentro los coágulos, sin modificar la estructura de las membranas, hechos demostrados en muchas investigaciones, hace varios años tomamos la iniciativa es actuar modificando estas circunstancias.
Fisiopatología:
Por cualquiera de las causas mencionadas, se produce un foco de sangrado venoso en el espacio subaracnoideo, proponemos que debe ser de bajo flujo y de volumen
creciente, con la consiguiente formación de un coágulo en el espacio casi virtual, que es el subaracnoideo, mismo que tiene capacidad limitada receptiva, lo que crea el conflicto entre el continente craneal que es inextensible y el contenido: aracnoides encéfalo y vasos sanguíneos, modificados por la edad; esta meninge en sus compartimentos tiene una capacidad de volumen constante conteniendo por lo que se producen mecanismos de compensación mayor volumen de LCR que ocupa el espacio cedido por el encéfalo atrófico, para mantener constante la presión intracraneal.
Inicialmente el crecimiento del coágulo es asintomático, poco a poco ocupa el espacio subaracnoideo; el LCR, que está sometido a los movimientos del latido cerebral lo que amolda el coágulo a la anatomía intracraneal. La organización del coágulo en estas condiciones permitió la postulación de las teorías de la fisiopatología del hematoma subdural crónico. Teoría osmótica planteada por Gardner en 1932 (1), considerando el crecimiento por la presión osmótica y por la presión oncótica por el incremento del contenido de proteínas dentro del coágulo. La teoría del resangrado propuesta por Weir: «en cualquier edad del hematoma hay eritrocitos frescos», lo que clínicamente provoca resangrado silente o progresiva fuga de sangre fresca dentro de hematoma subdural crónico (1) los sangrados nacen en las membranas del hematoma compuestas de: elastina, vasos sanguíneos, fibroblastos y miofibroblastos, la neovasculatura es frágil y potencia el resangrado, en el interior hay enzimas proinflamatorias, como calicreína, bradiquinina, factor activador de plaquetas; los vasos de la membrana externa del hematoma puede ser fuente de factores fibrinolíticos y mediadores inflamatorios que provocan la destrucción celular dentro del hematoma.
También se han encontrado disminución de los factores de la coagulación en comparación al plasma; II, V, VII, VIII y X, lo que se considera ser medio de formación de proteínas anticoagulantes con incremento de t-PA (activador tisular del plasminógeno) dentro del hematoma. «Una coagulopatía localizada y defectos de formación del coágulo en el hematoma subdural crónico, asociados a la formación de membranas con vascularización defectuosa, fibrinólisis, coagulopatía y resangrado complementan la teoría de Weir.
Cuadro clínico clásico:
Se trata de pacientes mayores de 65 años de edad con antecedentes de traumatismo en la cabeza de hasta cuatro meses atrás o, como proponemos, especialmente en mayores de 80 años que han tenido cuadros clínicos que hayan cursado con tos intensa, además, pacientes que tomen anticoagulantes, antiagregantes plaquetarios y pacientes con coagulopatías.
Pueden presentar:
- Cefalea que tiende a ser continua, de intensidad moderada a severa.
- Alteraciones del lenguaje.
- Cambios en las funciones cerebrales superiores.
- Hemiparesia o cuadriparesia.
- Alteraciones en el control esfinteriano.
- Deterioro del estado de alerta cuando se está descompensando.
A continuación, se exponen los procedimientos que se incluyen nuestra investigación:
Diagnóstico
Historia clínica detallada (historia de vida), exploración clínica neurológica, estudios de neuro-radiología que pueden ser tomografía axial computarizada y/o resonancia nuclear magnética, además, pruebas de laboratorio que incluyan biometría hemática TP, TTP.
Las imágenes deben mostrar colecciones subdurales, unilaterales o bilaterales, con que estén comprimiendo el cerebro, con características de cronicidad, es decir: isodensos o hipodensos, en relación a la densidad del LCR y del parénquima cerebral. Como sucede en medicina, cada persona presenta sus propias manifestaciones clínicas de manera independiente a lo observado en las imágenes, por tal motivo se han adoptado varias escalas para definir el estado neurológico de los pacientes con HSC. Nosotros adoptamos la más sencilla y más práctica de aplicar
Escala Clínica de Markwalder

Tratamiento
El consenso generalizado de tratamiento se basa en un principio que es norma en todos los servicios de neurocirugía: HEMATOMA DIAGNOSTICADO, HEMATOMA DRENADO.
Al igual que en todas las actividades médicas, siempre existen excepciones, hay varios reportes científicos que
muestran la posibilidad de evitar el tratamiento quirúrgico. Manejos con esteroides y con diuréticos básicamente, uso de atorvastatina entre otros, siempre con la expectativa quirúrgica en caso de descompensación.
Apoyándonos en estos trabajos científicos y, considerando las condiciones clínicas estables y por contraindicaciones para que puedan recibir anestesia general, nos llevó a proponer el manejo clínico trabajo realizado en el transcurso de los últimos 20 años.
Presentamos en las tablas adjuntas 15 casos que cumplían uno o más de los siguientes requisitos:
- Edad de 18 a 93 años.
- Presentar riesgo cardiológico alto.
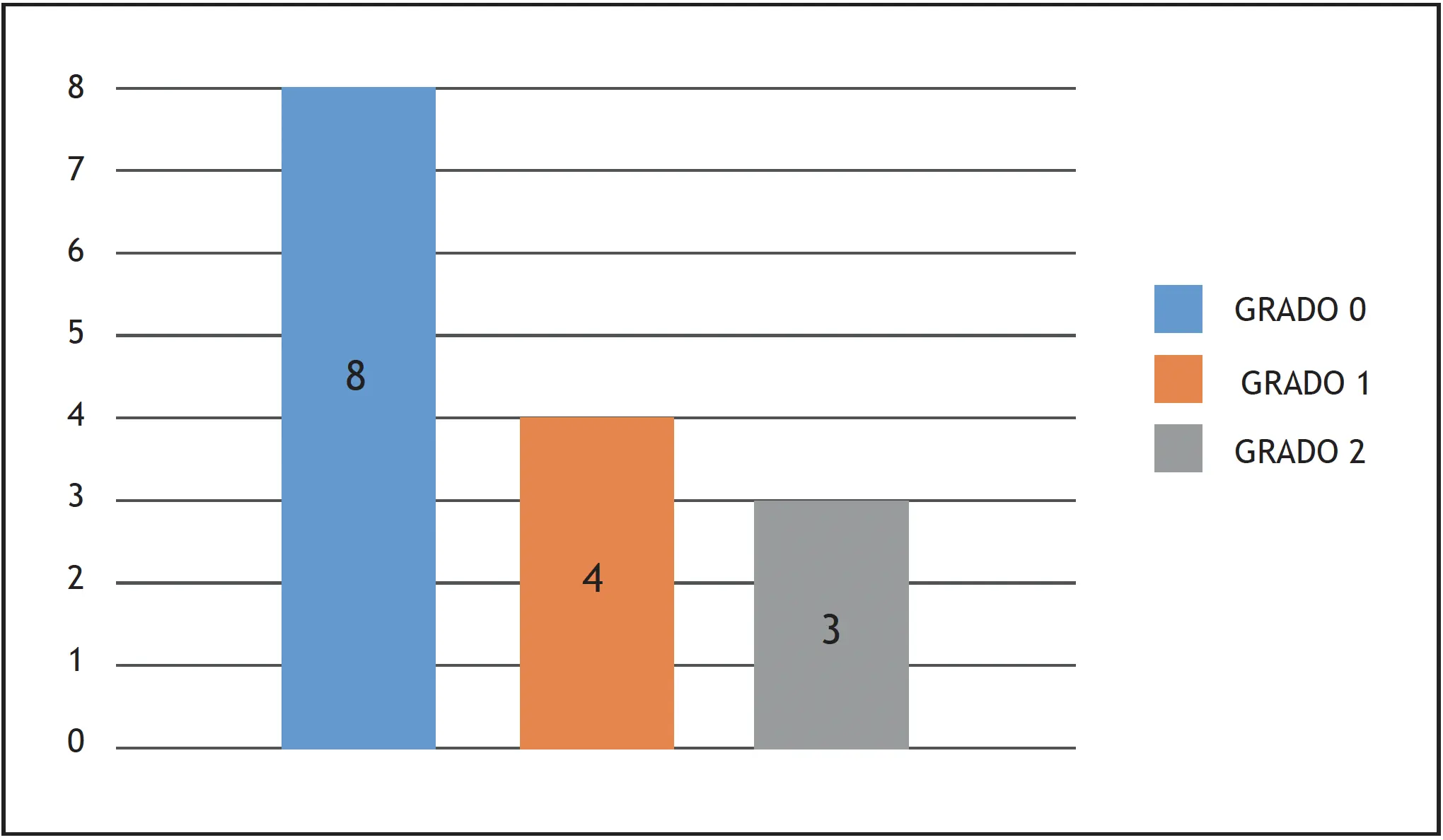
- Estar en grados desde 0 a II en la escala clínica de Markwalder.
- Expectativa quirúrgica en caso de descompensación.
Existen algunas condiciones clínicas: fueron pacientes estables clínica y neurológicamente, que se consideran de riesgo quirúrgico muy elevado, que contraindica la práctica de una cirugía, para estos casos, y en algunos otros, primó el factor económico.
Con el debido consentimiento informado, venimos proponiendo y realizando el manejo clínico bajo los siguientes considerandos:
El tratamiento consistió en la administración de un procoagulante: el etamsilato, y de manera concomitante enzimas proteolíticas de tipo estreptoquinasa/estreptodornasa oral o tabletas que contienen papaina/tripsina/quimotripsina, dado que la primera desapareció del mercado en todo el país desde hace unos 7 años.
El etamsilato comercializado para el uso humano está indicado para la prevención y tratamiento de las hemorragias en cirugía y en los procesos de «hemorragias pulmonares, digestivas, renales, ginecológicas etc., así como en las condiciones de fragilidad vasculares f y capilaridad aumentadas, sin describirse ningún efecto, contraindicación o efecto secundario». (HEMO 141)
Los estudios realizados en prevención de reducción del sangrado de heridas (Canal, Laporte, y Steve 1967, Steve y Cols 1959, Deacok y Birley 1969), hemorragias intraventriculares en neonatos prematuros (Chen 1993, Ment y cols 1984), disminución del sangrado postoperatorio (EMEA 1998, Cornet 1969).
El presente estudio es una serie de quince casos de pacientes cuyas edades varían entre los 18 y 93 años, de los cuales se presentaron cuatro pacientes de sexo femenino, 11 de sexo masculino; dos pacientes de los más jóvenes tuvieron como etiología la descompresión cerebral post-derivación ventrículo-peritoneal, los demás son antecedentes de traumas leves incluyendo caídas en posición sedente. Destacan dos pacientes con insuficiencia renal crónica en tratamiento con hemodiálisis. (grafico 1, grafico 2 y grafico 3)
Las localizaciones correspondieron a las áreas frontoparietal en 12 casos, 1 occipital, unilaterales, dos hemisféricos bilaterales.
Se utilizó en todos el etamsilato en tabletas, asociado a tabletas de estreptoquinasa/estreptodornasa por vía oral, en los otros seis se asoció a una tableta que combina papaína, bromelina, tripsina y quimotripsina.
La respuesta fue positiva por mejoría de la sintomatología en los primeros 20 días, el tratamiento varió entre 20 a 60 días con base en los controles de tomografía axial computarizada de encéfalo.
No se presentaron complicaciones clínicas ni necesidad de cirugía.
Gráfico 1. – Pacientes clasificados por sexo.
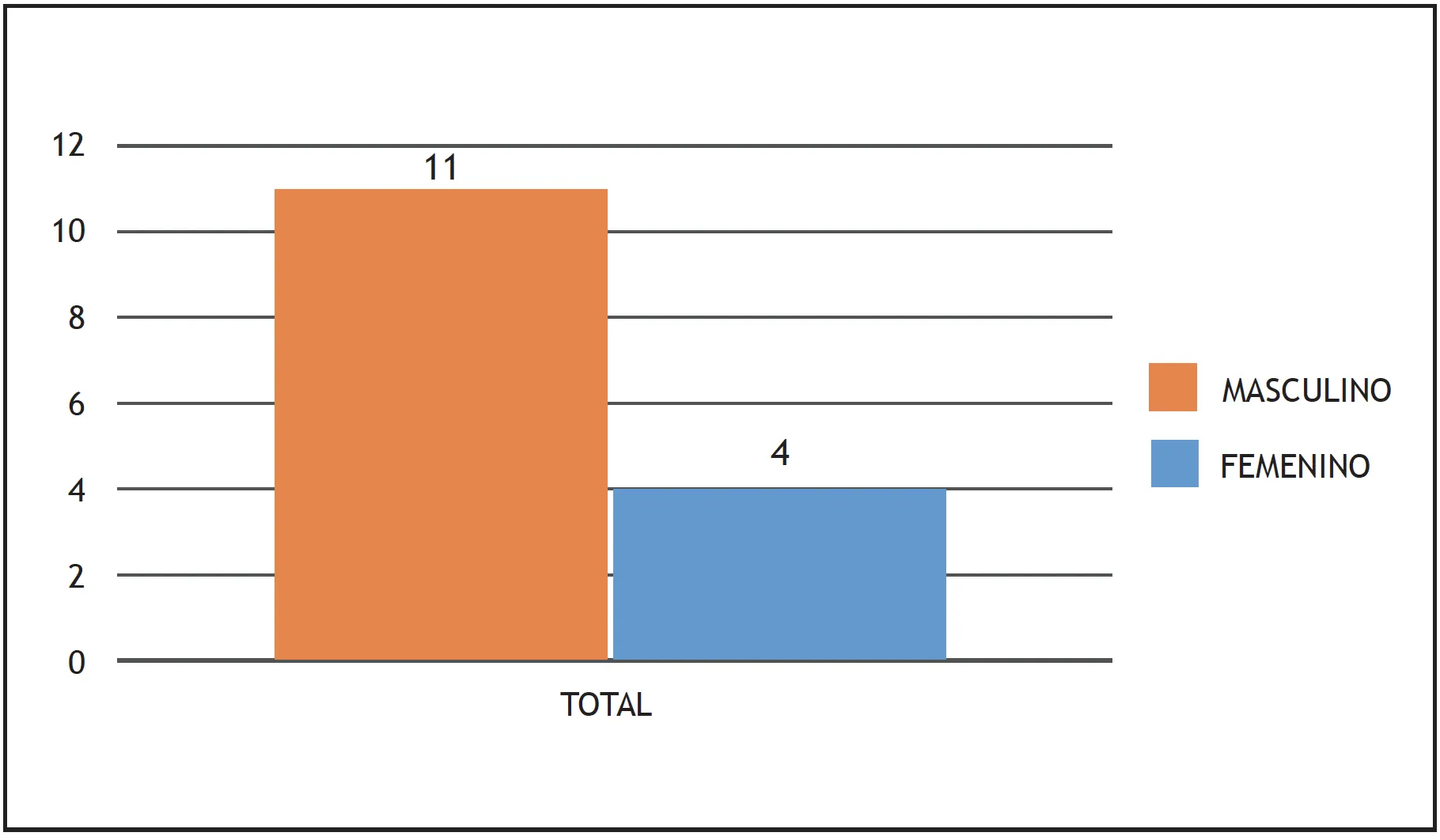
Gráfico 2. – Pacientes clasificados por edad.
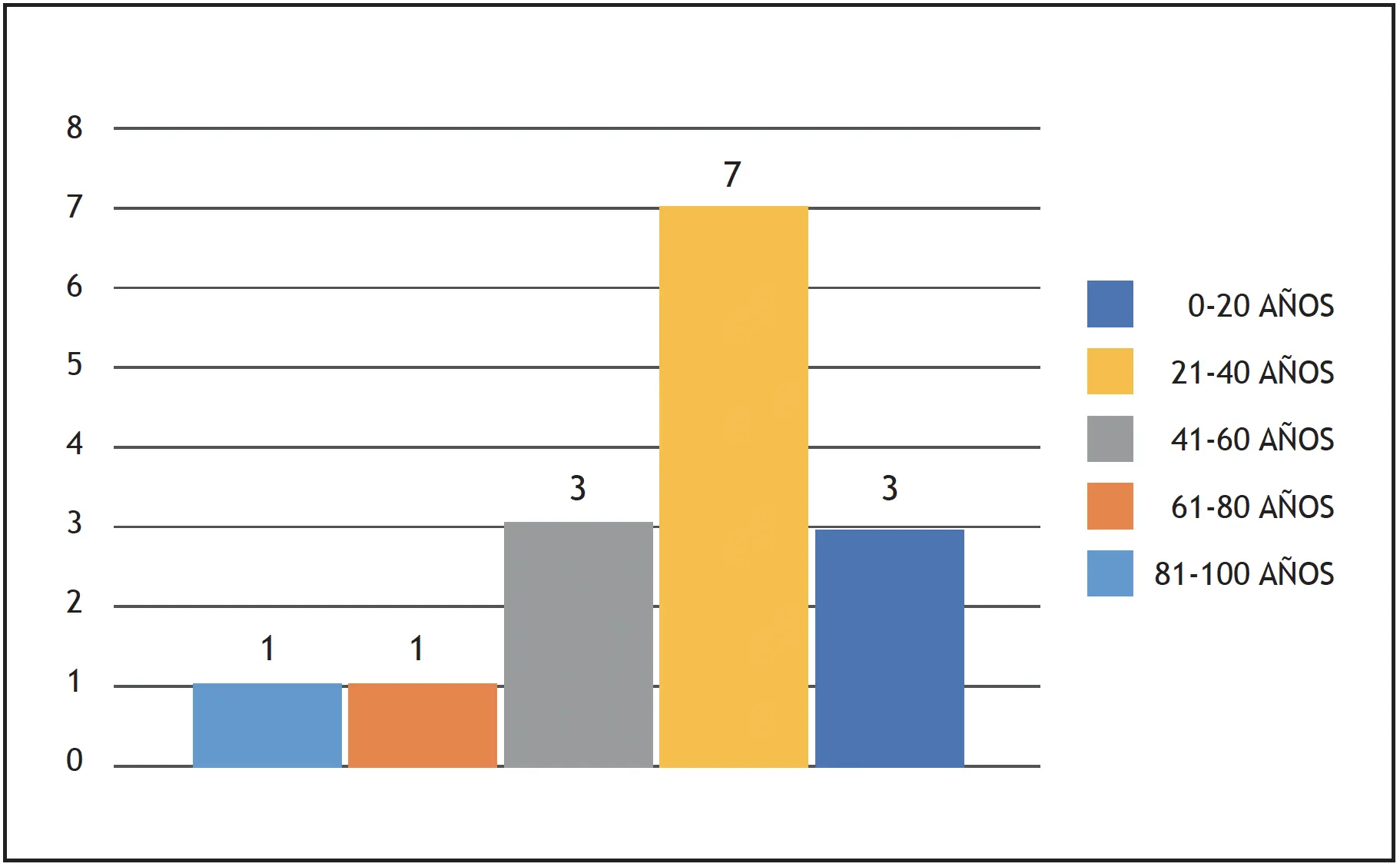
Gráfico 1. – Pacientes clasificados por escala de Markwalder.
Para ilustración se muestran dos casos con las evidencias tomográficas:
Caso 1
Paciente femenino de 79 años de edad con insuficiencia renal crónica, tratada con hemodiálisis, sufre traumatismo craneal en mayo de 2019, el 8 de agosto presenta crisis convulsivas, en la TAC se encuentra un hematoma frontoparietal derecho; por el alto riesgo cardiológico, en otra institución de salud deciden no realizar cirugía, por esta razón se inició el manejo con papaína asociada a tripsina y quimotripsina por 90 días, lográndose la resolución completa del hematoma.
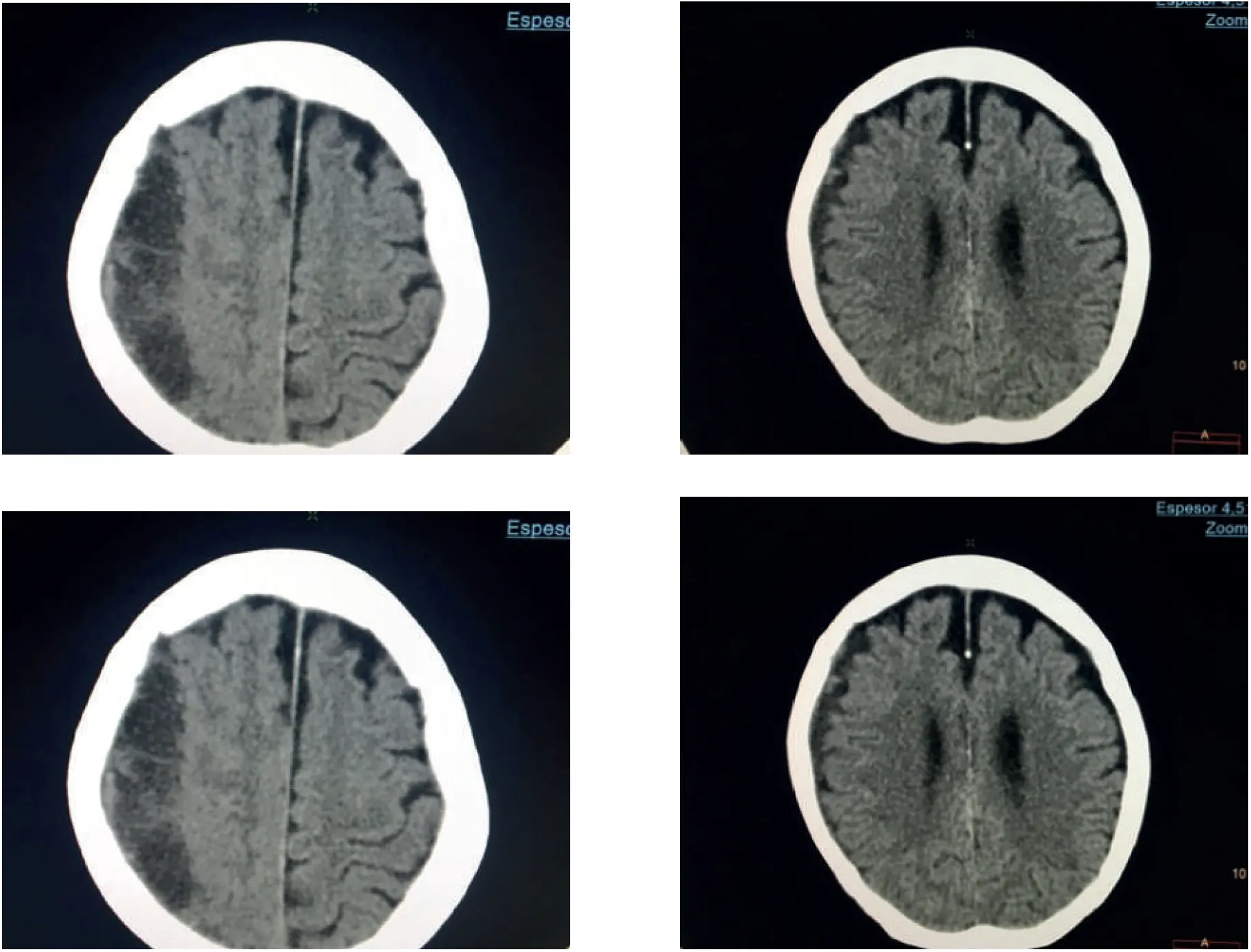
Caso 2
Paciente femenino de 65 años, sin antecedentes patológicos de importancia, sufre caída de su altura en su baño el día 19 de mayo de 2019, la atención inicial a los 2 días incluye TAC normal, asintomática en el control del 9 de agosto de 2019, TAC de control muestra hematoma subdural crónico frontoparietal bilateral; se trata por dos meses con tripsina-quimotripsina-papaína, etamsilato por diez días, el estudio del 9 de agosto de 2019 muestra la resolución del 80% del volumen de los hematomas, y la del 12 de septiembre de 2019 muestra resolución completa de los hematomas en ambos hemisferios cerebrales.
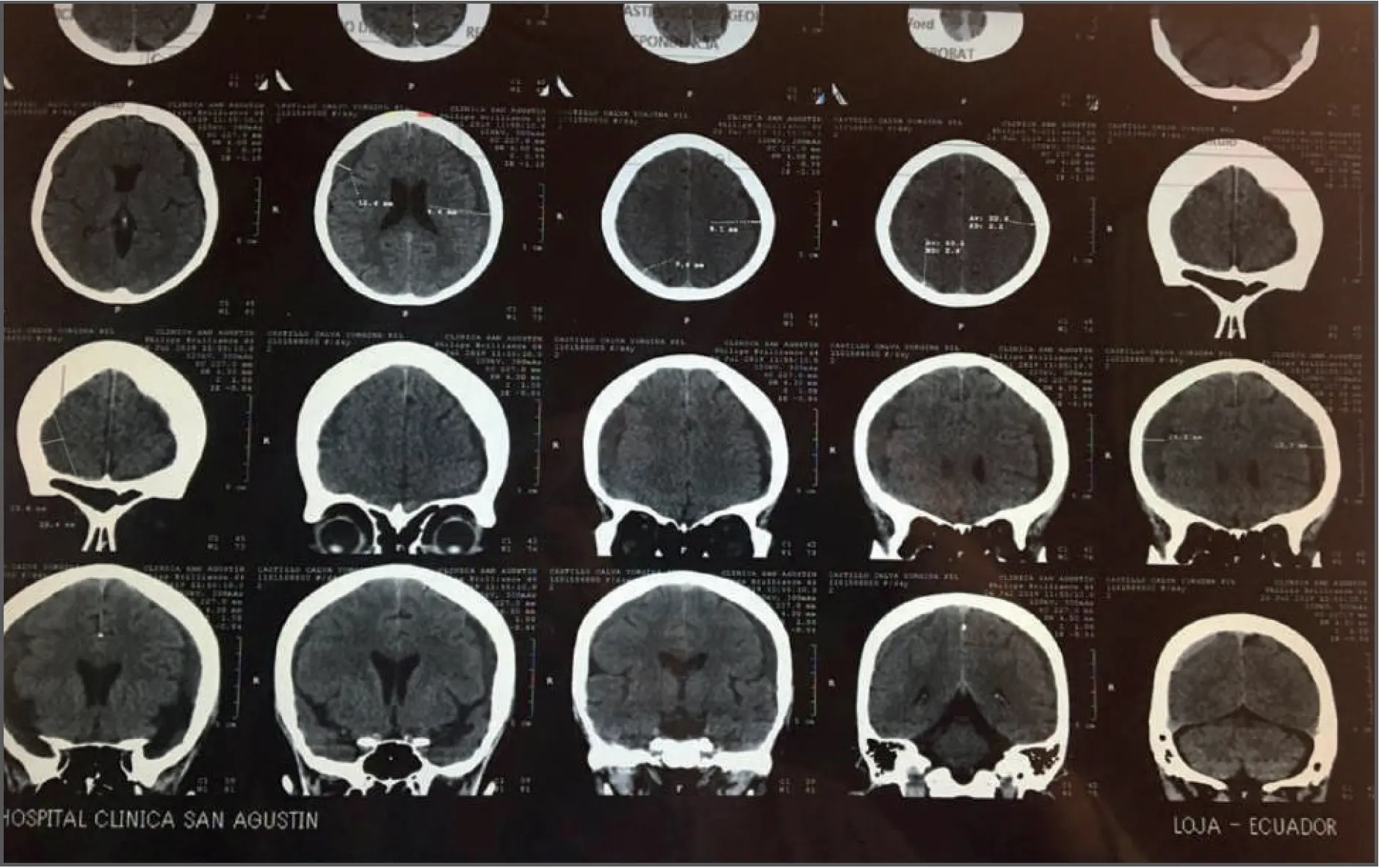
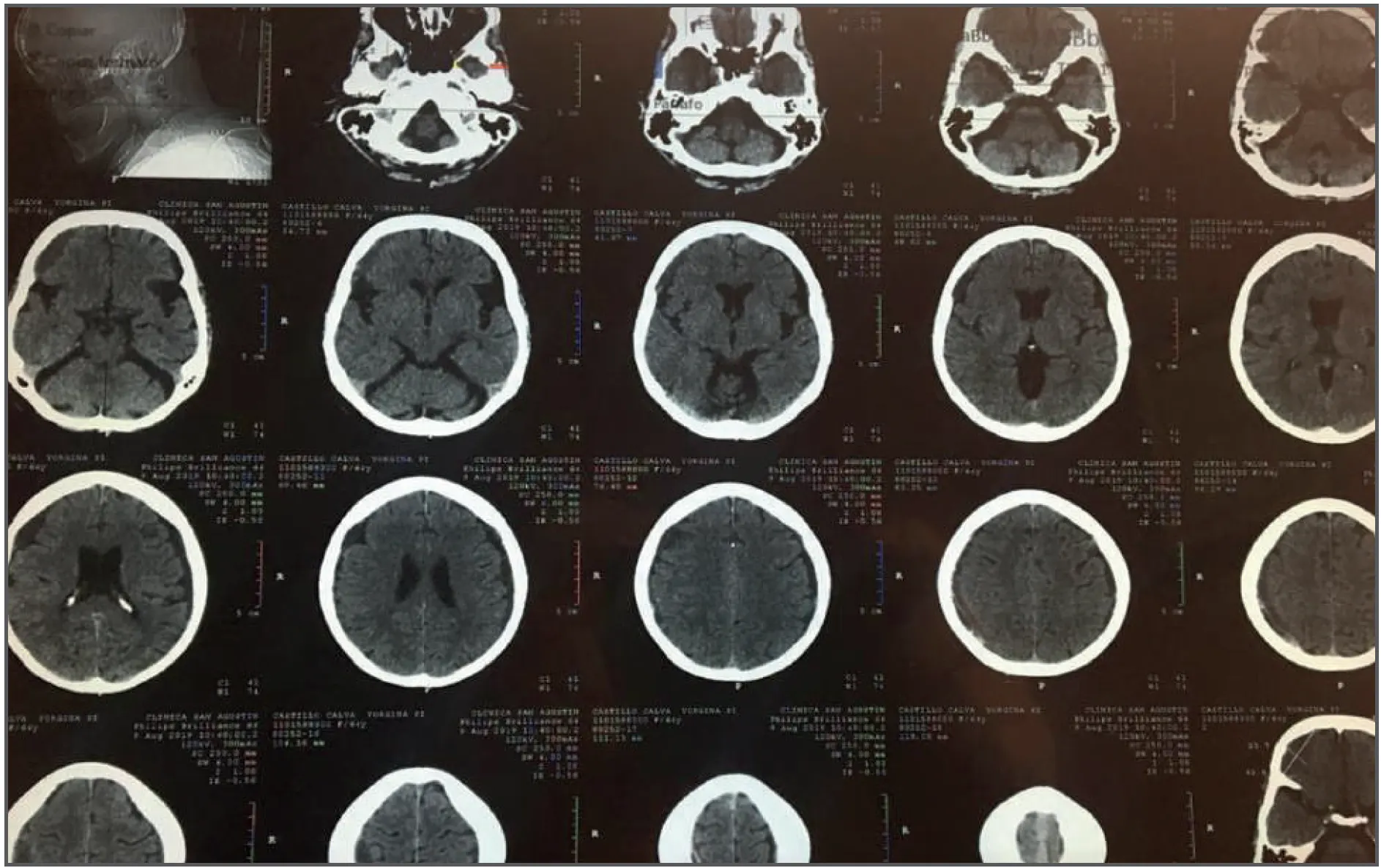
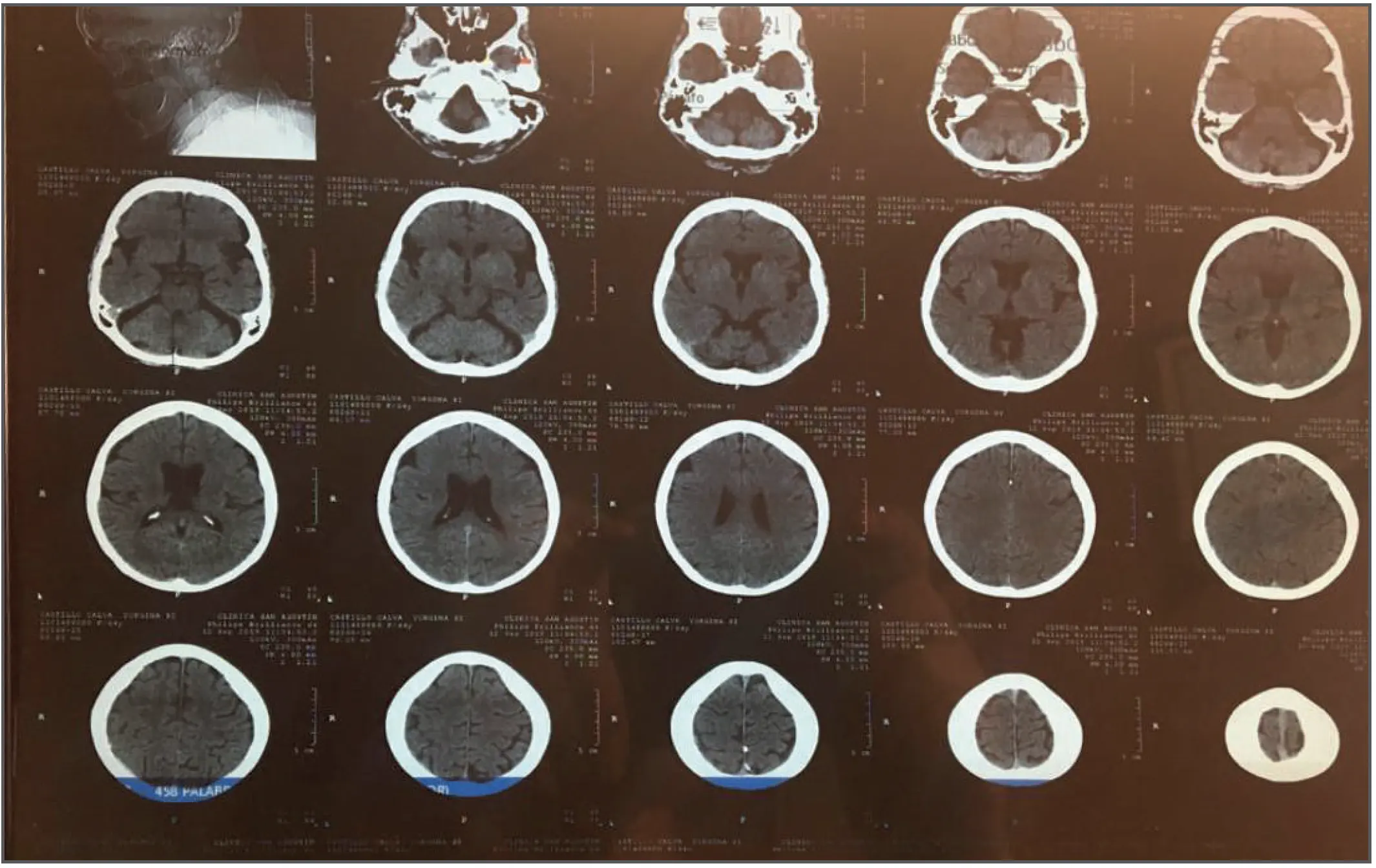
Discusión
Dentro de los principios fundamentales de la medicina, existe aquel que reza “nada hay escrito de manera definitiva en la medicina”, “no existen reglas absolutas, pues siempre tratamos a personas que hacen sus enfermedades de manera individual”. Con el presente trabajo se demuestra que existen casos de pacientes con hematoma subdural crónico, que pueden ser tratados médicamente, evitando un procedimiento quirúrgico. Con esta misma orientación, se están haciendo estudios mediante el uso de estatinas, lo que confirmaría para nosotros que “no siempre todo hematoma subdural crónico diagnosticado debe ser drenado”.
Conclusiones
Con base en nuestro estudio, se obtienen las siguientes conclusiones:
- En los casos que no hay una emergencia quirúrgica, es posible hacer un tratamiento clínico.
- El manejo con procoagulantes que mejoran la calidad de los epitelios de los vasos subdurales neoformados, como el etamsilato, previenen nuevos focos de sangrado.
- El uso concomitante de enzimas fibrinolíticas produce la reabsorción de los residuos hemáticos.
- Se logra la desaparición de los elementos de la pseudocápsula y de los tabiques intracapsulares.
- No se presentan efectos secundarios.
- Se recomienda de manera segura para pacientes: ancianos, cardiológicos con riesgo quirúrgico medio y alto y también en pacientes no muestran descompensación o agravamiento en sus manifestaciones neurológicas.
- Se sugiere más estudios de tratamientos clínicos, que puedan evitar cirugías en un número importante de casos.
Referencias
Lacerda A, Estenoz J, Borroto R. Hematoma subdural crónico: Resultados quirúrgicos en 2 años de trabajo. Rev Cubana cir [Internet]. 1999 Abr [citado 2021 Mayo 15]; 38(1): 57-61. Disponible en: http://scielo.sld.cu/scielo.php?script=sci_arttext&pid=S0034-74931999000100011&lng=es
Guevara A, Obregón A. Tratamiento médico de un hematoma subdural crónico. Rev Cubana Cir [Internet]. 2012 Mar; 51(1): 65-70. Disponible en: [se quitó una URL no válida]
Castro-Rodríguez Cristina, Román-Pena Paula, Arán-Echabe Eduardo, Gelabert-González Miguel. Hematoma subdural crónico en pacientes muy ancianos. RevEspGeriatrGerontol. 2016;51(6):309-3. Disponible en: [se quitó una URL no válida]
Phan K, Abi-Hanna D, Kerferd J, Lu VM, Dmytriw AA, Ho YT, Fairhall J, Reddy R, Wilson P. Resumption of Antithrombotic Agents in Chronic Subdural Hematoma: A Systematic Review and Meta-analysis. World Neurosurg. 2018 Jan; 109:e792-e799. doi: 10.1016/j.wneu.2017.10.091. Epub 2017 Oct 26. PMID: 29107160.
Edlmann E, Giorgi-Coll S, Whitfield PC, Carpenter K LH, Hutchinson PJ. Pathophysiology of chronic subdural haematoma: inflammation, angiogenesis and implications for pharmacotherapy. Journal of Neuroinflammation. 2017 [acceso: 29/08/2019]; 14(108): [aprox. 4 р.]. Disponible en: https://jneuroinflammation.biomedcentral.com/articles/10.1186/s12974-017-0881-y
Bapat S, Shapey J, Toma A, Platt L, Luoma AMV. Chronic subdural haematomas: a single-centre experience developing an integrated care pathway. Br J Neurosurg. 2017 Aug;31(4):434-438. doi: 10.1080/02688697.2017.1297372. Epub 2017 Mar 6. PMID: 28264594.
Hunt R, Hey E. Ethamsylate for the prevention of morbidity and mortality in preterm or very low birth weight infants. Cochrane Database Syst Rev. 2010 Jan 20;(1): CD004343. doi: 10.1002/14651858.CD004343.pub2. PMID: 20091562.
Cómo citar el presente artículo:
Cárdenas L, Cárdenas X. Hematoma subdural crónico, tratamiento clínico. Reporte de casos. Indexia. Diciembre 2021.
Todos los artículos se publican bajo la licencia Creative Commons Atribución 4.0 Internacional (CC-BY 4.0), lo que permite compartir y adaptar el contenido siempre que se dé el crédito adecuado a los autores y a la revista.
