REPORTE DE CASO
Leishmaniasis
Leishmaniasis. Clinical case report.
Dra. Hilda Celi Celi 1; Dr. Diego Alvear Placencia 2; Md. Jessica Alvear Celi 3, Md. Santiago Vélez 4
- Dermatóloga. Hospital Clínica San Agustín, Loja-Ecuador
- Especialista en Medicina Interna. Hospital Clínica San Agustín, Loja-Ecuador
- Médico General. Universidad Técnica Particular de Loja, Loja-Ecuador
- Médico General. Universidad Técnica Particular de Loja, Loja-Ecuador
ORCID: 0000-0002-5115-6465
ORCID: 0000-0002-7532-2499
ORCID: 0000-0002-5267-2736
Palabras Clave: Leishmaniasis cutánea, leishmaniasis mucocutánea, Loja
Keywords: Cutaneous leishmaniasis, mucocutaneous leishmaniasis, Loja
Fecha recepción: 12-10-2021
Fecha aceptación: 25-10-2021
Fecha publicación: 10-12-2021
DOI: 10.65183/revind.e3.01
Resumen
La leishmaniasis o leishmaniosis, considerada por la OMS como una de las 7 enfermedades tropicales más importantes a nivel mundial, es causada por el parásito protozoario intracelular del género Leishmania, transmitida por la picadura de un díptero hematófago hembra de los géneros Phlebotomus y Lutzomya, también conocido como mosca de arena. La enfermedad tiene principalmente tres formas clínicas: cutánea, mucocutánea y visceral; afecta especialmente a población de áreas tropicales y subtropicales. En nuestro país la región más afectada es el oriente y, en nuestra provincia, Loja, por cada 10000 habitantes, existen 0,155 casos, de acuerdo con el MSP. A continuación, se presentan 2 casos de Leishmaniasis: un paciente de sexo masculino y una paciente femenina, provenientes de la ciudad y provincia de Loja, respectivamente.
Abstract
Leishmaniasis, considered by the WHO as one of the 7 most important tropical diseases worldwide, is caused by the intracellular protozoan parasite of the genus Leishmania, transmitted by the female vector insect of the genus Lutzomya, also known as the sand fly. There are approximately 70 species of animals that are considered natural reservoirs of the parasite, including man. The disease has mainly 3 clinical forms: cutaneous, mucocutaneous and visceral; it especially affects the population of tropical and subtropical areas, in our country the most affected region is the east and in our Loja province for every 10,000 inhabitants there are 0.155 cases according to the MSP. Next, 2 cases of Leishmaniasis are presented in a male patient and a female patient from the city and province of Loja, respectively.
Introducción
La Leishmaniasis, una enfermedad tropical considerada un problema de salud pública, se caracteriza por la aparición de úlceras granulomatosas en la piel o mucosas, y transmitida por la picadura de insectos infectados con el parásito de Leishmania. Al picar, introducen en la piel los parásitos en forma de promastigotes, los cuales, luego de ingresar, son fagocitados por macrófagos y se convierten en amastigotes generando las manifestaciones clínicas. Las características clínicas incluyen una
amplia gama de manifestaciones con diferentes grados de severidad, que dependen de la especie de Leishmania involucrada y la respuesta inmune del huésped. Existen aproximadamente 70 especies de animales que se consideran reservorio, los principales son los mamíferos salvajes o domésticos; también es considerado el hombre como reservorio natural.
Caso clínico 1: Leishmaniasis cutánea localizada
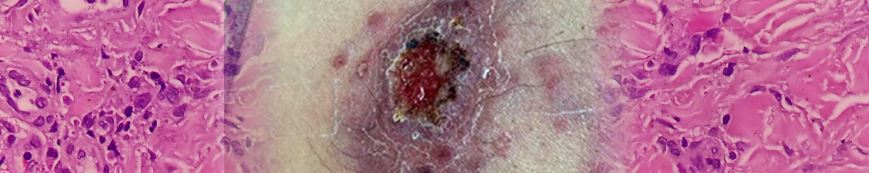
Paciente de 38 años, sexo masculino, procedente de la ciudad de Loja, abogado, acude a consulta dermatológica por presentar en muslo derecho lesión de 3 semanas de evolución, posterior a picadura de insectos en viaje a parroquia rural del cantón Loja. Al examen físico se evidencia en cara anterior de tercio superior de muslo derecho placa eritemato-violácea de bordes irregulares de aproximadamente 6 cm, con tejido descamativo y presencia de úlcera central con tejido granulomatoso, hemorrágica con costra periférica, además de múltiples nódulos satelitales indoloros (fig. 1). A nivel inguinal se palpan adenopatías ipsilaterales indoloras; previamente recibió tratamiento sistémico con antibióticos que no especifica, más corticoides tópicos sin remisión del cuadro. Se realiza biopsia de lesión con reporte de patología: «la dermis superficial y profunda muestra infiltrado inflamatorio crónico constituido por histiocitos, células epitelioides, y células gigantes multinucleadas con estructuras parasitarias tipo amastigotes en el citoplasma de algunos histiocitos. Los hallazgos histológicos son consistentes con proceso inflamatorio crónico granulomatoso tipo leishmaniasis cutánea»(fig. 2). Laboratorio de Patología, Ortega Lab. Después de recibir el resultado, el paciente fue referido a MSP para recibir el tratamiento correspondiente.
Caso clínico 2: Leishmaniasis cutánea diseminada
Paciente de 72 años, sexo femenino, nacida y residente en el cantón Celica, agricultora, con antecedente de hipertensión arterial, que consulta a servicio de medicina interna luego de acudir a varios servicios de salud por presentar lesiones en cara, cuello, miembro superior izquierdo, con 6 meses de evolución, siendo tratada con antimicóticos sistémicos, corticoides tópicos, antituberculosos (guiado por biopsia de lesión), sin mejoría del cuadro. Al examen físico se evidencian lesiones eritemato-violáceas descamativas con costras en mentón, mejilla derecha, cuello, ala nasal derecha, barbilla y miembro superior izquierdo (figuras 3-4); se comunica caso al servicio de dermatología, y conjuntamente se decide realizar una nueva biopsia que reporta presencia de amastigotes de Leishmania; se instaura tratamiento a base de glucantime 1 ampolla IM por 20 días, resolviéndose el cuadro exitosamente (figuras 5-6).
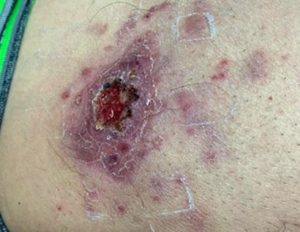
Figura 1. LC que afecta muslo derecho, se evidencia placa con úlcera central y lesiones satelitoides. (fuente: Archivo fotográfico, Celi, H. Hospital Clinica San Agustín, Loja, Ecuador).
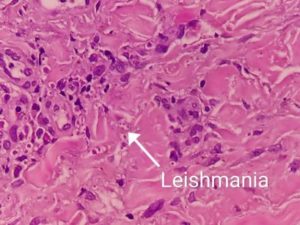
Figura 2. Placa histológica. Estructuras parasitarias tipo amastigotes en el citoplasma de algunos histiocitos. (fuente: Archivo fotográfico, Ortega, P. Hospital Clinica San Agustín, Loja, Ecuador).
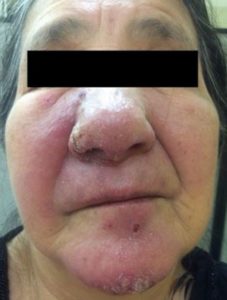
Figura 3. LC que afecta región facial central, mejillas, mentón y barbilla, caracterizada por lesiones eritemato-descamativas (fuente: Archivo fotográfico, Celi, H. Hospital Clinica San Agustín, Loja, Ecuador).
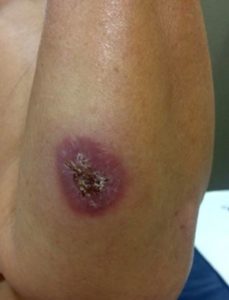
Figura 4. LC que afecta cara interna de brazo izquierdo con presencia de costra central. (fuente: Archivo fotográfico, Celi, H. Hospital Clinica San Agustín, Loja, Ecuador).
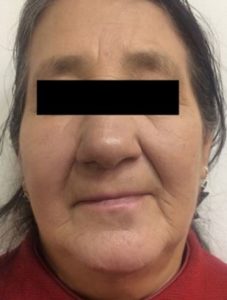
Figura 5. Resultados luego de completar tratamiento (fuente: Archivo fotográfico, Celi, H. Hospital Clinica San Agustín, Loja, Ecuador).
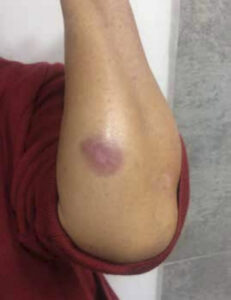
Figura 6. Resultados luego de completar tratamiento (fuente: Archivo fotográfico, Celi, H. Hospital Clinica San Agustín, Loja, Ec.
Discusión
En Ecuador, la leishmaniasis cutánea es endémica, tanto en la región amazónica, como en la costa y ciertos valles interandinos, reportándose en 23 de las 24 provincias, incluyendo todas las provincias amazónicas. De acuerdo con el MSP, en el 2018, en nuestro país se notificaron 1268 casos de leishmaniasis, de los cuales 1241 fueron la forma cutánea y 27 la forma mucocutánea. De todos estos casos, en la provincia de Loja se han presentado 8 en la forma de leishmaniasis cutánea (1).
Se conoce que predomina en zonas húmedas y selvátcas, sin embargo, en estaciones lluviosas se ha hallado en áreas por encima de los 2.500 m de altitud. La incidencia es mayor en períodos pluviosos por las condiciones favorables que se presentan para la reproducción de estos vectores (2). De acuerdo con Torres-Guerrero (3), en su revisión de leishmaniasis refiere que la leishmania tiene mayor prevalencia, en alturas comprendidas entre 0 a 1500 metros sobre el nivel del mar y temperaturas mayores a 20°C. En temperaturas inferiores a 8°C, la actividad del vector se ve comprometida. Es una enfermedad ampliamente distribuida, se encuentra en todos los continentes excepto Oceanía y es endémica en áreas geográficas circunscritas en el noreste de África, el sur de Europa, Medio Oriente, sureste de México y Centro y Sudamérica (3).
En el Ecuador la mayor transmisión se produce en individuos de áreas rurales, desde tierras bajas hasta elevaciones de 2500 metros sobre el nivel del mar (4); y, según Jones (5), en su investigación sobre nuevas especies de insectos de Ecuador, refiere que la composición geográfica del país propicia la presencia del vector mosca de la arena, potencial transmisor del parásito del género Leishmania.
La forma cutánea y mucocutánea son causantes de úlceras en la piel a nivel de la picadura del vector y, en casos graves, generan deformaciones de las áreas afectadas.
Las lesiones cutáneas más comunes en el país son de tipo ulcerativas, sin embargo, también se han descrito pápulas, placas, nódulos y formas erisipeloides (6).
La leishmaniasis diseminada es una forma rara de la enfermedad cutánea. Se observa particularmente con L. amazonensis en el hemisferio occidental, aunque también pueden estar involucrados otros organismos. Además, se presenta en el hemisferio oriental, con frecuencia en personas que padecen infecciones concurrentes por VIH. En la leishmaniasis cutánea difusa, los nódulos no se ulceran, pero se dispersan ampliamente por la piel (7), como lo presenta Mancheno (8) en su reporte de caso de leishmaniasis cutánea diseminada en una paciente proveniente de Quito, quien presentó dermatosis que afectaba cabeza, tronco y extremidades, caracterizada por múltiples nódulos eritematosos. Las características clínicas de la leishmaniasis cutánea son diferentes entre los casos de tierras altas y bajas. El “tipo andino” suele presentarse como lesión única, que mide menos de 5 mm de diámetro; la mayoría de ellos son pápulas costrosas con muchos parásitos. (9). El período de incubación varía de 1 a 4 semanas, pero puede ser de años, la lesión es un nódulo eritematoso e indoloro de 1 a 10 cm de diámetro que se úlcera de 1 a 3 meses: cura sola en 6 meses a 4 años dejando una placa deprimida y discrómica con telangiectasias.(10)
El tratamiento de elección para la leishmaniasis son los antimoniacales, en especial los pentavalentes, han sido el mejor medicamento desde hace 50 años. La glucantima (antimoniato de meglumina) 10-20kg se administra durante 12 días a 3 semanas, o hasta que se obtengan los datos de curación clínica y parasitológica. El pentostam (estiboglunato sódico) 20 mg kg/día se administra durante 20 días. En las formas cutáneas, o ante riesgo cardiovascular, también puede inyectarse antimoniales por vía intralesional, 0,2 por 10 ml, cada semana(10). Ambos antimoniales tienen eficacia superior al 20% (2).
Los efectos adversos de los antimoniales pueden ser reacción local, anorexias, vómitos, mialgias, altralgias, cefalea, aumento de las enzimas hepáticas y pancreáticas, alteraciones electrocardiográficas como prolongación del intervalo QT. (2,6,10)
En la forma anérgica se utiliza anfotericina B y su forma liposomal, así como su factor de transferencia. En la leishmaniasis cutánea resulta útil la dapsona o diaminodfenilsulfona (DDS) 3mg kg/día durante 3 semanas.(10)
El aplanamiento de las lesiones cutáneas se da a las 4-6 semanas después del tratamiento, el tamaño de la lesión debe disminuir en más del 50%. Las lesiones ulcerativas sufren reepitelización completa en aproximadamente 3 meses después del manejo médico. (6)
Conclusiones
- La leishmaniasis es una enfermedad de difícil diagnóstico, especialmente en zonas no consideradas endémicas.
- Los cambios climáticos han permitido que el insecto radique en varios lugares, no necesariamente tropicales o subtropicales, como en alturas comprendidas entre 1500 a 2000 msnm.
- Se puede llegar a concluir que el estado inmunogenético de los pacientes, en algunos casos, puede influir para que se parasite la población junto con factores sociales y geográficos característicos de nuestro país.
- Consideramos que ciertos casos de leishmaniasis en las formas cutánea y mucocutánea o diseminada están siendo subregistrados en nuestro país, ya que muchos de los casos remiten sin tratamiento.
Referencias
- Subsecretaría de Vigilancia de la Salud Pública, MSP. Enfermedades transmitidas por vectores Ecuador. SIVE [Internet]. 2019; Available from: https://www.salud.gob.ec/wp-cntent/uploads/2019/08/GACETA-VECTORES-SE-32-2019.pdf
- Falabella R, Victoria J, Barona M. Dermatología 8va Edición. 8th ed. Medellín: CIB; 2017.
- Torres-guerrero E, Quintanilla-cedillo MR, Ruiz-esmenjaud J, Arenas R. Leishmaniasis : a review. 2017;6(May):1–15.
- Gomez EA, Kato H, Mimori T, Hashiguchi Y. Distribution of Lutzomyia ayacuchensis , the vector of Andean-type cutaneous leishmaniasis , at different altitudes on the Andean slope of Ecuador. Acta Trop [Internet]. 2014;137:118–22. Available from: http://dx.doi.org/10.1016/j.actatropica.2014.05.006
- Jones LA, Cohnstaedt LW, Beati L, Terán R, León R, Munstermann LE. New Records of Phlebotomine Sand Flies ( Diptera: Psychodidae ) from Ecuador. 112(1):47–53.
- Javier C, Espin T, Procel MC, Direct S, Direct S, Leishmaniasis C. Leishmaniasis en el Ecuador: Revisión Bibliográfica. Mediciencias UTA. 2021;5(3):2–11.
- The Center for Food Security and Public Health I. Leishmaniasis (cutánea y visceral ).
2010;1–13. Available from: https://www.cfsph.iastate.edu/Factsheets/es/leishmaniasis.pdf - Mancheno-valencia A, Cabezas-arteaga J, Sacoto-aizaga K. Caso clínico: leishmaniasis cutánea diseminada (LCD). 2017;(Lcd):251–4.
- Calvopina M, Armijos RX, Hashiguchi Y. Epidemiology of Leishmaniasis in Ecuador : Current Status of Knowledge – A Review. 2004;99(November):663–72.
- Arenas R. Dermatología, atlas, diagnóstico y tratamiento. 5th ed. Mc Graw Hill, editor.
Mexico DF; 2013.
Cómo citar el presente artículo:
Celi H, Alvear D, Alvear J, Vélez S. Leishmaniasis. Reporte de casos. Indexia. Diciembre 2021.
Todos los artículos se publican bajo la licencia Creative Commons Atribución 4.0 Internacional (CC-BY 4.0), lo que permite compartir y adaptar el contenido siempre que se dé el crédito adecuado a los autores y a la revista.
