REPORTE DE CASO
El lupus eritematoso sistémico: una enfermedad autoinmune con múltiples formas clínicas de presentación
Systemic lupus erythematosus: an autoimmune disease with multiple clinical presentation forms
Dr. Santiago Andrés Guzmán García1; Dr. Felipe Rodriguez Maya2; Dr. Diego Alvear Placencia3;
Dr. Pablo Ortega Espinoza4; Lizbeth Stefania Chamba Pineda5; Thalía Lisseth Flores Amay5
- Reumatólogo. Departamento de Reumatología, Hospital Clínica San Agustín, Loja-Ecuador
- Imagenólogo. Departamento de Imagen, Hospital Clínica San Agustín, Loja-Ecuador
- Médico Internista. Hospital Clínica San Agustín, Loja-Ecuador
- Patólogo. Departamento de Patología. Hospital Clínica San Agustín. Loja-Ecuador
- Estudiante de medicina. Universidad Técnica Particular de Loja, Loja-Ecuador
Palabras Clave: Lupus con diversas formas de presentación, anticuerpos antifosfolípidos, antimaláricos.
Keywords: Lupus with various forms of presentation, Antiphospholipid Antibodies, Antimalarials.
Fecha recepción: 13-01-2021
Fecha aceptación: 02-03-2021
Fecha publicación: 20-04-2021
DOI: 10.65183/revind.e1.02
Resumen
El lupus eritematoso sistémico (LES) es una enfermedad autoinmune crónica, común en mujeres en edad fértil, que puede afectar a cualquier órgano del cuerpo. Por tanto, las manifestaciones clínicas que presentan los pacientes son muy variables, siendo las más frecuentes las sistémicas; pueden presentar afecciones leves cutáneas o articulares localizadas, hasta afecciones más graves, como las renales, hematológicas o del sistema nervioso central. El diagnóstico se basa en manifestaciones clínicas y hallazgos de laboratorio como la presencia de anticuerpos antinucleares o el consumo de complemento. El tratamiento debe ser individualizado dada la variabilidad clínica de la enfermedad; generalmente la actividad de la enfermedad se manejará con corticoides e inmunomoduladores según el grado de afectación.
Abstract
Systemic lupus erythematosus (SLE) is a chronic autoimmune disease, typical of women of childbearing age that can affect any organ in the body. Therefore, the clinical manifestations that patients present are highly variable, the most frequent being systemic, they can have mild conditions such as localized skin or joint manifestations, up to more serious conditions, such as kidney, hematological or central nervous system conditions. Diagnosis is made based on clinical manifestations and laboratory findings such as the presence of antinuclear antibodies or the consumption of complement. Treatment should be individualized given the clinical variability of the disease, generally the activity of the disease will be managed with corticosteroids and immunomodulator depending on the degree of involvement.
Introducción
El lupus eritematoso sistémico (LES) es una enfermedad autoinmune crónica y sistémica que puede afectar a cualquier órgano del cuerpo. Por consiguiente, las manifestaciones clínicas que presentan los pacientes son muy variables, pueden tener afecciones leves como manifestaciones cutáneas localizadas o articulares, hasta afecciones más graves, como las renales, hematológicas o del sistema nervioso central1. El LES se caracteriza por producción anómala de autoanticuerpos, de los que se destacan los antinucleares (ANA) y sus especificidades, y los anticuerpos antifosfolípidos1,2.
En el LES los sistemas afectados con mayor frecuencia son el músculo esquelético y el mucocutáneo, con una frecuencia variable entre el 80 a 90% de los casos. Le sigue en frecuencia la manifestación de serositis entre el 50 al 70%. Del 30 al 60% de los pacientes presentan síntomas pleuropulmonares por lo menos una vez durante el curso de su enfermedad y esta se asocia a mayor mortalidad. La afección pulmonar o pleural en LES, como se describe en la bibliografía, puede ser secundaria al tratamiento que recibe el paciente o estar asociada directamente a la actividad de la enfermedad. El compromiso renal está presente en el 40 a 60% de los casos, es una de las manifestaciones clínicas más graves del LES, con una elevada morbimortalidad, pudiendo presentar una progresión rápida a enfermedad renal terminal, lo que determina la necesidad de un diagnóstico y tratamiento importante.3
En esta revisión se expone un caso clínico de LES que presenta manifestaciones clínicas particulares, con el objetivo de proveer al lector hallazgos claves en esta patología para mejorar la precisión del diagnóstico de forma temprana y, de esta manera, iniciar oportunamente el tratamiento.
Presentación del caso
Es una paciente femenina de 19 años de edad, sin antecedentes personales o familiares de enfermedades autoinmunes. En la infancia presentó una malformación arteriovenosa en muslo izquierdo tratada con escleroterapia, sin otro dato de importancia en su historia clínica. Seis meses previos a su ingreso a emergencias, presentó astenia, adinamia, acudió con hematología y se integró el diagnóstico de anemia no especificada, para lo cual recibió hierro vía oral, sin mejoría de la sintomatología, ni de los niveles de hemoglobina. Cuatro semanas previo a su ingreso, acudió a otorrinolaringología por dolor en garganta y adenopatías cervicales, recibió tratamiento sintomático con antiinflamatorios (AINE) y antibióticos sin mejoría de la sintomatología. Acude a urgencias por dolor torácico de tipo opresivo, que se exacerbaba al estar acostada y mejoraba al sentarse, además de fiebre no cuantificada que no mejora con los AINE, disnea, y diaforesis profusa.
Al examen físico, taquicárdica, taquipneica, alza térmica cuantificada en 39º, adenopatías cervicales y retroauriculares asimétricas bilaterales, móviles, blandas y no dolorosas a la palpación, diámetro varío entre 0.5 a 2 cm de diámetro, en el abdomen se palpó esplenomegalia, 2 cm por debajo del borde costal. Se solicitaron estudios complementarios como parte de su abordaje inicial, (tabla 1) con enzimas cardiacas normales, pruebas de funcionamiento hepático normal, destacó anemia normocítica normocrómica, leucopenia, linfopenia, con ferritina elevada, PCR moderadamente elevado, examen general de orina con presencia de sangre, tres cruces, y proteínas, tres cruces, fue abordado por medicina interna. Solicitó serología para virus de Epstein Barr, Citomegalovirus, Hepatitis A, B y C, lo cual fue negativo. Se solicitó Rx de tórax, donde destaca derrame pleural izquierdo, y eco de cuello donde se observó múltiples adenopatías, siendo la más grande una de 18 por 10 mm a nivel II cervical izquierdo, y un eco abdominal donde destacó la presencia de esplenomegalia 750 gramos. Se realizó biopsia excisional de ganglios cervicales, con resultado histopatológico de hiperplasia linfocítica y un aspirado de médula ósea con reporte de hiperplasia linfocitaria (tabla 2). Relación M: E 2:1. Se interconsulta a reumatología, solicitando estudios de anticuerpos y proteínas de 24 horas, donde destacó anticuerpos antinucleares por ELISA positivos 4.6 U/mL (positivo>1.2), factor reumatoide positivo, complemento c3 y c4 consumidos, anti-DNA positivo a títulos altos, anticuerpos anticardiolipina IgG e IgM positivos a títulos altos, anticuerpos anti-beta 2 glicoproteínas IgG e IgM positivos, Coombs directo e indirecto positivos, en estudio de orina de 24 horas destacó creatina 1056 y proteínas 1689 mg, con una relación proteína, creatinina de 1.6, se complementó con tomografía axial computarizada de tórax con derrame pleural bilateral y derrame pericárdico (figura 1), y se realizó toma de biopsia renal, donde se observó glomerulonefritis membrano proliferativa lúpica, Clase III+V, índice de actividad 8 y cronicidad de 4 (figura 2 y 3). Se integró el diagnóstico de lupus eritematoso sistémico con actividad renal, hematológica, serositis y serológica. Se administró 3 pulsos de metilprednisolona 1 gramo cada 24 horas por 3 días, continuando con dosis reductivas de prednisona de 1 mg por kilogramo de peso vía oral, se inició terapia de inducción a la remisión con micofenolato de manera progresiva hasta llegar a 3 gramos, se agregó hidroxicloroquina, calcio y vitamina D, logrando remisión de la sintomatología. A los 3 meses se realizó nuevamente anticuerpos antifosfolípidos, los cuales se confirmó la positividad, y en estudios de laboratorio hubo una disminución de la proteinuria de 24 horas a 0,5 gramos en 24 horas, es decir, la paciente está teniendo una respuesta total y una favorable evolución.
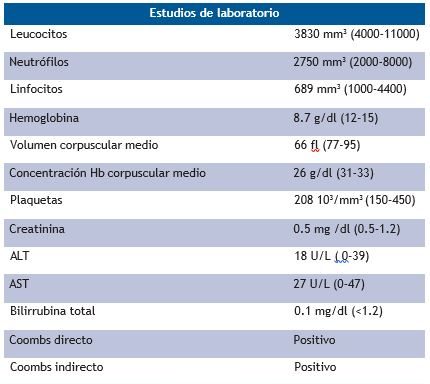

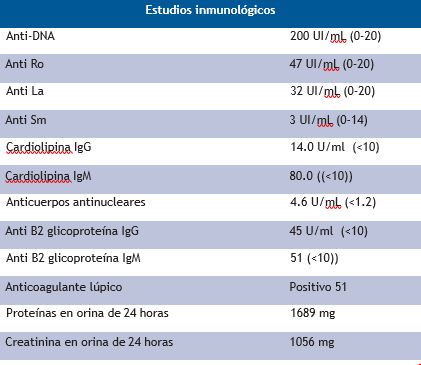
Tabla 1.- Estudios de laboratorio
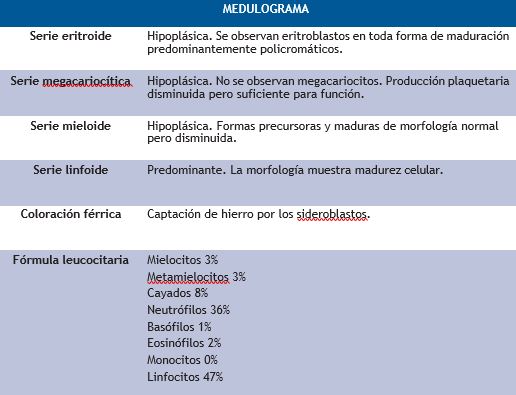
Tabla 2.- Estudios de laboratorio

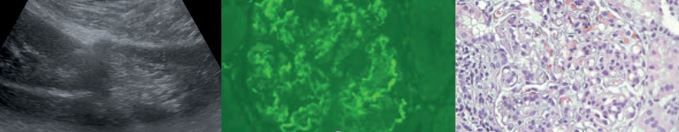
Figura 1.- TC de tórax con contraste I.V. en eje axial, efusión pericárdica con una mayor cantidad en área de la pared posterolateral del VI, sin realce pericárdico evidente. Se asocia a pequeño derrame pleural bilateral.
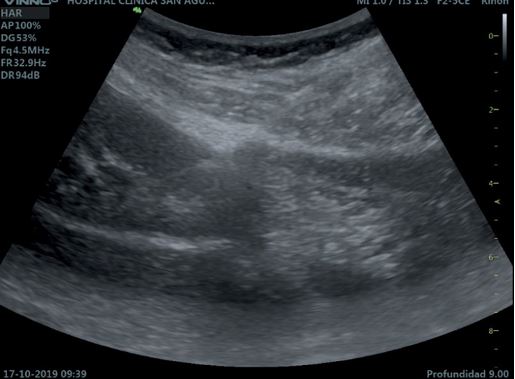
Figura 2.- Biopsia percutánea guiada por ecografía. Visión ecográfica de la aguja como imagen lineal ecogé- nica en la corteza renal del polo inferior y con ángulo de ataque adecuado (50º-70º).
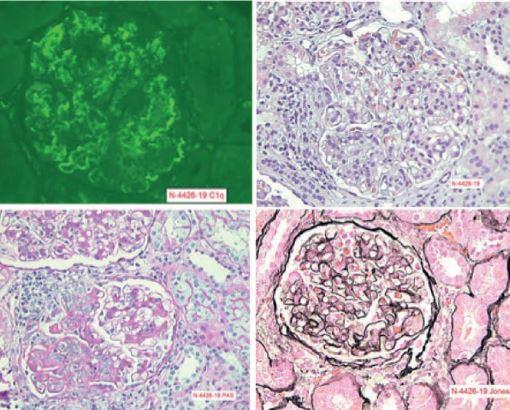
Figura 3.- Biopsia Renal: Glomerulonefritis membrano proliferativa lúpica clase III + V, Índice de actividad: 8 Cronicidad: 4. Depósitos de IgG e IgM membranosos y mesangiales.
Discusión
El lupus eritematoso es una enfermedad autoinmune inflamatoria del tejido conectivo, caracterizada por la presencia de anticuerpos y complejos inmunes debido a una alteración en la tolerancia inmunológica4.
Las lesiones cutáneas y mucosas aparecen en el 80% de los pacientes: fotosensibilidad, aftas bucales, exantema malar, lesiones discoides entre otros5. Sin embargo, no encontramos en nuestra paciente el exantema malar, que es un signo característico de esta enfermedad.
Es importante mencionar que la paciente con anterio- ridad había sido tratada por un cuadro clínico de ane- mia ferropénica, para lo cual recibió hierro VO 100mg cada 12 horas, teniendo como causa metrorragias; no obstante, al solicitar exámenes de biometría hemática y química sanguínea, los resultados demuestran: linfope- nia (651 mm3), neutrofilia (77.8), eritropenia (3800 103x mm3) anemia (9.7 g/dl), hierro sérico disminuido (25 ug/ dL), niveles de transferrina bajos (177 m g/dl); en la inmunoquímica PCR y factor reumatoideo aumentados. Lo que sugería una persistencia de la anemia, que hacía sospechar una anemia mixta y un proceso inflamatorio aún desconocido.
Posteriormente, debido a la presencia de adenopatías asimétricas en región cervical, los hallazgos ecosonográ- ficos de tiroides demostraron ser un bocio multinodular (ACR-TIRADS 3), se observó la glándula tiroides difusa- mente incrementada de tamaño y con múltiples nódulos sólidos de tamaños variables distribuidos en ambos lóbu- los de la glándula. Como está descrito en varios artículos revisados, ¨¨el síndrome poliadenopático es una mani- festación frecuente en el lupus eritematoso sistémico (LES). Por lo general, las adenopatías son de pequeño tamaño y se encuentran en la región cervical, inguinal y axilar. Están presentes en hasta el 25% de los pacien- tes y normalmente aparece en las primeras etapas de la enfermedad o en las recaídas ¨6. El diagnóstico dife- rencial del síndrome poliadenopático en el LES incluye la linfadenitis histiocítica necrosante o enfermedad de Kikuchi-Fujimoto (EKF), la enfermedad de Castleman, la sífilis, la tuberculosis, la sarcoidosis, los síndromes mo- non-cleósidos (virus de Epstein-Barr [EBV], citomegalo- virus), el herpes simple, el virus de la inmunodeficiencia humana (VIH), el virus de la hepatitis B (VHB) y hepatitis C (VHC), otras infecciones y linfoma6. Así pues, con la finalidad de descartar otros procesos infecciosos, se rea- liza una inmunoquímica para virus Epstein-Barr, virus de hepatitis A y C, y aspirado de médula ósea, cuyos resul- tados son negativos.
No hay un tratamiento general para el LES debido a lo heterogéneo de su comportamiento, y el manejo debe individualizarse con base en las características del pa- ciente y la actividad de la enfermedad. El tratamiento es variable, hay varias opciones de tratamiento, como antiinflamatorios no esteroideos (AINE), glucocorticoi- des (GC), antimaláricos, inmunosupresores e incluio fár- macos biológicos. Con estos tratamientos se ha mejora- do notablemente el pronóstico de los pacientes.7
La mayoría de los médico, que tratan esta enfermedad usan en algún momento fármacos inmunomoduladores, sobre todo para las manifestaciones moderadas a graves de la enfermedad, durante una etapa de terapia inmo- nosupresora intensa, llamada como terapia de induc- ción, posterior a lo cual, inicia un periodo más largo de terapia de mantenimiento. Los tres principales objetivos de la terapia de inducción son los siguientes: detener el daño, recuperar la función y controlar la actividad inmunológica.7
Debido a que el diagnóstico de la paciente fue lupus eritematoso sistémico con actividad renal evidenciada mediante biopsia (glomerulonefritis membrano prolife- rativa lúpica), Clase III+V. Paraasu tratamiento, dentro de los regímenes menos tóxicos y recomendados por las guías ACR EULAR / ERA-EDTA, está el agente inmunosu- presor micofenolato mofetilo. Según varios ensayos con- trolados aleatorios (RCTs) confirmaron que este, a dosis de 2 gr diarios, no es inferior al régimen de ciclofos- famida de pulso, the National Institute of Health (NIH) para la terapia de inducción en pacientes con nefritis por lupus membranoso proliferativo o pur, y tiene menos efectos adversos, por lo tanto, se decidió el inicio de terapia de inducción con micofenolato. .8
En el mayor de estos ensayos, ALMS (Aspreva Lupus Ma- nagement Study), 370 pacientes con ISN / RPS (Interna- tional Society of Nefrology / Renal Pathology Society) clase III, IV o V de nefritis por lupus fueron asignados aleatoriamente para recibir ciclofosfamida intravenosa de pulso mensual 0.5-1.0 g / m2 o micofenolato mofe- tilo 3 g al día. Ambos grupos también recibieron dosis altas de prednisona (60 mg al día). Aunque la tasa de respuesta clínica general fue similar en ambos grupos de tratamiento, los análisis de subgrupos revelaron que el micofenolato de mofetilo se asoció con una tasa de res- puesta significativamente mayor que la ciclofosfamida.8
De igual manera, los glucocorticoides (GC) son la pie- dra angular del tratamiento en LES, generalmente, se administra 1 g de succinato de metilprednisolona en un lapso de 2 h, administrando en promedio 3 dosis en to- tal, uno cada día, por 3 días consecutivos. Si bien no hay un consenso sobre recomendaciones estandarizadas, en pacientes tratados con GC, se deben evaluar las comor- bilidades y factores de riesgo para eventos adversos y tratarlos si está indicado. Si el paciente recibe una dosis
- 7,5 mg/día de prednisona y requiere tratamiento por más de 3 meses, se deberá iniciar tratamiento con suple- mento de calcio y vitamina 7
En el LES, existe una alta prevalencia de niveles no óp- timos de vitamina D. Se reporta una prevalencia de in- suficiencia de 25(OH)D del 15 al 75% y la deficiencia es del 15 al 27%. Se ha observado que el uso de glucocor- ticoides, antimaláricos e inmunosupresores pueden ace- lerar el catabolismo, alteran la absorción de la 25(OH) D y condicionan la resistencia en el receptor nuclear de vitamina D. Existen factores predictores de insuficiencia y deficiencia de 25(OH)D en las pacientes con LES. Se ha evidenciado que la nefritis lúpica es un predictor de deficiencia de vitamina D en las pacientes con LES.9
Como se describe en la bibliografía mundial, los medi- camentos conocidos como antimaláricos han sido utili- zados en el tratamiento del LES desde siglos pasados, la evidencia actual hace que se recomiende el uso de hidroxicloroquina (HCQ) o cloroquina. Los antimalári- cos tienen efectos fotoprotectores, hipolipidemiantes, antiangiogénicos, antitrombóticos y, además, inhiben la función del factor activador de células B y de la fos- folipasa A2, lo que permite que estén indicados en el tratamiento de lupus cutáneo, de LES con actividad leve a moderada, como tratamiento concomitante para pre- venir recaídas y el daño a órganos mayores.7
La American College of Rheumatology (ACR) y la Eu- ropean League Against Rheumatism (EULAR) han esta- blecido nuevos criterios para la clasificación de Lupus Eritematoso Sistémico (LES), como se describe en la li- teratura publicada, ¨los anticuerpos antinucleares (ANA, son obligatorios para la clasificación y se dividen en 7 dominios clínicos (constitucional, hematológico, neurop- siquiátrico, mucocutáneo, serosas, musculoquelético y renal) y tres inmunológicos (anticuerpos antifosfolípido, complemento y anticuerpos específicos), con sus respec- tivas puntuaciones, y, para ser clasificado el paciente con LES, se necesitan al menos 10 puntos¨. En el caso de la paciente, se cumplen con dichos criterios alcanzando una puntación de 48 puntos.10
Por todo lo antes mencionado en los estudios, a la pa- ciente se le administró 3 pulsos de metilprednisolona, 1 gramo cada 24 horas por 3 días consecutivos, conti- nuando con dosis reductivas de prednisona de 1 mg por kilogramo de peso vía oral, Se inició terapia de induc- ción a la remisión con micofenolato de manera progre- siva hasta llegar a 3 gramos, además, se agregó hidroxi- cloroquina, calcio y vitamina D, logrando remisión de la sintomatología. A los 3 meses se realizó nuevamente anticuerpos antifosfolípidos, los cuales dieron positivos, y en los estudios de laboratorio hubo una disminución de la proteinuria de 24 horas a 0,5 gramos en 24 horas, es decir, la paciente está teniendo una respuesta total y una favorable evolución.
La duración óptima de la terapia de mantenimiento en la nefritis lúpica no está clara. Las pautas EULAR/ERA-EDTA recomiendan que la inmunodepresión de mantenimiento se continúe durante al menos 3 años en pacientes que responden a la terapia de inducción (GC o inmunosupre- sor).10
Conclusiones
Referencias
- Galindo, M., Molina, R. A., & Álvarez, J. L. P. Lupus eritematoso sistémico (I). Etiopatogenia. Manifestaciones clínicas. Historia natural. Pruebas diagnósticas. Diagnóstico diferencial. Medicine (Spain), 12(25), 1429–1439. https://doi.org/10.1016/j.med.2017.01.001. (2017).
- Acosta Colmán, I., Avila, G., Acosta, M. E., Aquino, A., Centurión, O., & Duarte, M. Clinical and laboratory manifstations in Systemic Lupus Erythematosus. Memorias Del Instituto de Investigaciones En Ciencias de La Salud, 14(1), 94–104. https://doi.org/10.18004/mem.iics/1812-9528/2016.014(01)94- 109. (2016).
- Aguilera-Pickens, G., & Abud-Mendoza, C. Pulmonary Manifestations in Systemic Lupus Erythematosus: Pleural Involvement, Acute Pneumonitis, Chronic Interstitial Lung Disease and Diffuse Alveolar Hemorrhage. Reumatología Clínica (English Edition), 14(5), 294–300. https://doi.org/10.1016/j. reumae.2018.03.001 (2018).
- Zumbado Vásquez, R., Hines Chaves, K. D., & Castro Corrales, V. Manifestaciones cutáneas de lupus eritematoso, esclerosis sistémica y dermatomiositis. Revista Medica Sinergia, 4(6), 53–59. https://doi.org/10.31434/rms.v4i6.215. (2019).
- Bermúdez, M., Vizcaino, Y., & Bermúdez, A. Lupus Eritematoso Sistemico. Rhumatologie – Revue International de Rhumatologie, 11(1), 82–95. https://doi.org/10.1016/s0211-3449(05)73581-5. (2017).
- Xibillé Friedmann, D., Pérez Rodríguez, M., Carrillo Vázquez, S., Álvarez-Hernández, E., Aceves, F. J., Ocampo Torres, M. C., … Barile Fabris, L. A. Guía de práctica clínica para el manejo del lupus eritematoso sistémico propuesta por el Colegio Mexicano de Reumatología. Reumatología Clínica, 15(1), 3–20. https://doi.org/10.1016/j.reuma.2018.03.011. (2019).
- Mok, C. C. Towards new avenues in the management of lupus glomerulonephritis. Nature Reviews Rheumatology, 12(4), 221–234. https://doi.org/10.1038/nrrheum.2015.174. (2016).
- Mendoza Pinto, C., García Carrasco, M., Ayón Aguilar, J., Soto Santillán, P., Rodríguez Gallegos, A., Escamilla Márquez, M. A., & Méndez Martínez, S. Niveles séricos de vitamina D en pacientes con lupus eritematoso sistémico (LES) y su asociación con la actividad de la enfermedad: estudio longitudinal. Gaceta Médica de México, 152(S2), 32–37. (2016).
- Aringer, M., Costenbader, K., Daikh, D., Brinks, R., Mosca, M., Ramsey-Goldman, R., … Johnson, S.
- European League Against Rheumatism/American College of Rheumatology Classification Criteria for Systemic Lupus Erythematosus. Arthritis and Rheumatology, 71(9), 1400–1412. https://doi.org/10.1002/art.40930. (2019).
Cómo citar el presente artículo:
Guzman-Garcia S, Rodriguez F, Alvear D, Ortega P, Chamba L, Flores T. El lupus eritematoso sistémico: una enfermedad autoinmune con múltiples formas clínicas de presentación. Reporte de caso. Indexia. Abril 2021.
Todos los artículos se publican bajo la licencia Creative Commons Atribución 4.0 Internacional (CC-BY 4.0), lo que permite compartir y adaptar el contenido siempre que se dé el crédito adecuado a los autores y a la revista.
