REPORTE DE CASO

Miastenia Gravis con Afectación Bulbar
Myasthenia Gravis with Bulbar Involvement
Dr. Diego Alvear 1; Dra. Rita Rodríguez Maya 2; Dra. Gabriela Romo Rodríguez 3; Dr. Danilo Sosa Moncayo 4
- Unidad de Medicina Hospital Clínica San Agustín, Loja, Ecuador
- Laboratorio Clínico. Hospital Clínica San Agustín, Loja, Ecuador
- Unidad de Hospital Clínica San Agustín, Loja, Ecuador
- Laboratorio Clínico. Hospital Clínica San Agustín, Loja, Ecuador
Palabras Clave: Miastenia gravis bulbar
Keywords: Myasthenia gravis bulbar
Fecha recepción: 10-02-2022
Fecha aceptación: 22-03-2022
Fecha publicación: 20-04-2022
DOI: 10.65183/revind.e4.01
Resumen
La miastenia gravis es una enfermedad neurológica caracterizada por fatigabilidad secundaria a la presencia de anticuerpos que afectan a las proteínas en la membrana postsináptica de la unión neuromuscular. La paciente que presentamos es del sexo femenino de 82 años de edad con disnea de mínimos esfuerzos más disfagia, clasificada según escala para estadiaje de Osserman y Genkins como tipo IV b. Se decidió dicho tratamiento con base a algoritmo específico.
Abstract
Myasthenia gravis is a neurological disease characterized by fatigue secondary to the presence of antibodies affecting proteins in the postsynaptic membrane of the neuromuscular junction. The patient we present is an 82-year-old female with minimal effort dyspnea plus dysphagia, classified according to the Osserman and Genkins staging scale as type IV b. This treatment was decided based on a specific algorithm.
Introducción
La miastenia gravis es una enfermedad neurológica caracterizada por fatigabilidad secundaria a la presencia de anticuerpos que afectan a las proteínas en la membrana postsináptica de la unión neuromuscular. Sus características principales son daño de los músculos oculomotores, músculos de la deglución y músculos respiratorios, conjuntamente con lesión de los músculos proximales, que ocasiona debilidad en este lado, el abordaje inicial de la enfermedad depende sobre todo del criterio clínico acompañado de estudios inmunológicos y electrofisiológicos.
Caso Clínico
Motivo de consulta
Mujer de 82 años de edad con disnea de mínimos esfuerzos más disfagia.
Antecedentes personales
- No alergias medicamentosas
- Actualmente jubilada.
- Hábitos tóxicos: fumadora 10 paquetes por año, hasta hace 15 años.
- No intervenciones quirúrgicas.
- Tratamiento actual: propanolol 40mg una vez al día para temblor esencial, amlodipino de 10mg para hipertensión arterial, clonazepam 10 gotas al acostarse para síndrome de
- Antecedentes familiares: sin interés.
Enfermedad Actual
- Acude a urgencias por sensación de disnea de mínimos esfuerzos más dolor centro torácico opresivo no irradiado y autolimitado; el cuadro lo presenta desde hace aproximadamente 12
- Cuadro de 2 meses de evolución de astenia con empeoramiento a lo largo del día y mejoría al levantarse, más disfagia progresiva para sólidos y líquidos de predominio vespertino.
- Dificultad progresiva para la realización de las actividades básicas de la vida diaria.
Exploración Física
- TA: 140/80, 120 Afebril. Eupneico. BEG. Normocoloreado, normohidratado.
- No adenopatías periféricas.
- AC: rítmico 120 lpm, sin soplos. AP: MVC sin ruidos sobreañadidos. Abdomen: blando, depresible, no doloroso, no masas ni megalias. EEII: no edemas ni datos de
- Exploración neurológica: Lenguaje normal, voz nasal con leve disartria. Pupilas isocóricas y normorreactivas, MOE normales. Campimetría por confrontación normal. Fatigabilidad y claudicación oculomotora, apareciendo diplopia durante la exploración especialmente en la supraversión. Inicialmente, la fuerza de extremidades es normal los primeros 5 minutos, posteriormente, tras el mínimo esfuerzo físico, se detecta debilidad proximal en extremidades. Reflejos presentes y simétricos. La exploración de la sensibilidad y del cerebelo es normal.
Pruebas Complementarias
- Analítica al ingreso:
- Hemograma: Leucocitos 7000 (N 5000 Linf 1800) Hb 16 Hto 48% VCM 89 VSG
- Coagulación: TP 100% INR 1.
- Bioquímica: Glucosa 110 urea 40 Cr 1.2 GOT 38 GPT 40 FA 188 GGT 89 PT 7 CT 196 TG 106 HDL 45 LDL 126 Calcio 10.1 Fósforo 3.2 CK 80 LDH 180 Perfil férrico: hierro 124 IST 45% Ferritina 400 Sodio 144 Potasio
3.86 PCR 20 Ácido fólico 7.2 Vitamina B12 543 HbA1c 5.1%. Inmunoglobulinas normales. Proteinograma normal.
- Marcadores tumorales (CEA, CA 5, BETA2Microglobulina, CA 19.9, alfa fetoproteína, CA 72.4, CA 15.3, negativos).
- Hormonas tiroideas
- ECG: ritmo sinusal a 120 PR 120 mseg. Eje 60º. Sin alteraciones en la repolarización.
- Hallazgos: taquicardia
Pruebas Complementarias
- TAC de tórax
- Endoscopía digestiva alta: normal, se sugiere investigar disfagia de origen central.
- Tomografía de cráneo:
- Tomografía abdominal:
- Ecocardiografía transtorácica:
- Gasometría arterial: insuficiencia respiratoria tipo
- Test de Piridostigmina: positivo
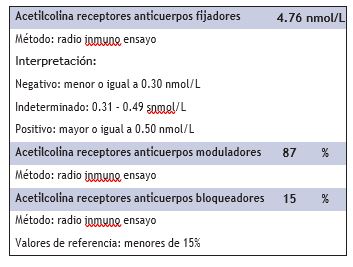
Con los datos clínicos y de laboratorio expuestos, se diagnostica a la paciente de crisis grave de miastenia gravis.
- Diagnóstico:
- clínica + serología + estudios neurofisiológicos
Miastenia Gravis
- Anticuerpos contra elementos de la placa neuromuscular en la membrana postsináptica:
- Ac antireceptor Ach (85%)
- Ac anti-MUSK (10% )
- Ac anti-LRP4 (1-3%)
- Ac antiproteínas del músculo estriado: titina y rianodina
- 15% de los pacientes son seronegativos
Miastenia Gravis Clínica
- Se caracteriza por una debilidad muscular fluctuante de predominio
- 50-60% clínica ocular inicialmente:
- Ptosis uni o bilateral
- Diplopia+oftalmoplejia
- Visión borrosa o halo alrededor de los objetos
- Fotofobia
- Claudicación mandibular
Utilizamos la clasificación de Osserman y Genkins para estadiaje, clasificándola como tipo IV b.
Tabla 1.- Clasificación de Osserman

Fuente.- Tomado y modificado de Principios de Neurología Adams y Víctor
Actualmente, su tratamiento consiste en corticoides orales, azatioprina y piridostigmina 4 veces al día con evolución clínica favorable y dramática en cuanto se refiere a la rápida respuesta. Se decidió dicho tratamiento con base en el siguiente algoritmo (fig.1).
Figura 1.- MIASTENIA GRAVIS: ALGORITMO DE TRATAMIENTO
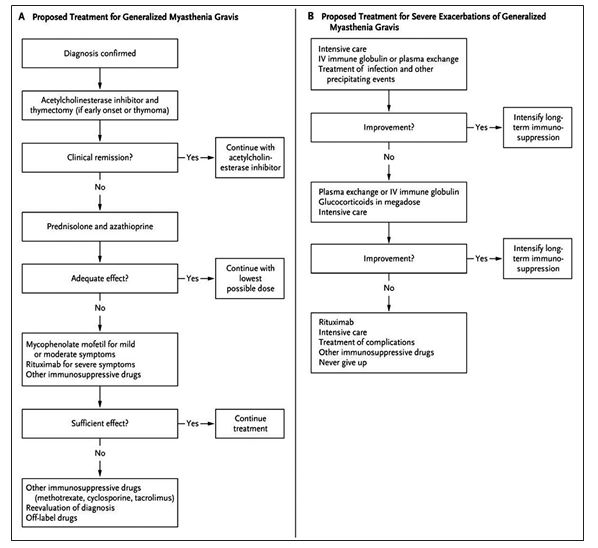
Figura 5 Resultados luego de completar tratamiento (fuente: Archivo fotográfico, Celi, H. Hospital Clinica San Agustín, Loja, Ecuador).
Discusión
La paciente del caso referido presenta historia de fatigabilidad y diplopía (esta última se presenta en el 70% de los casos) 1 con disnea y disfagia progresiva sin signos objetivos oculomotores en su presentación, lo que inicialmente ocasionó retardo en el diagnóstico y por consiguiente en el tratamiento. En pacientes añosos, la presentación es aún más atípica y por consiguiente es un reto distinguirla, sobre todo con enfermedades neurodegenerativas o vasculares 2. Recalcamos que acudió a distintos centros de enfermedades mentales donde se la catalogó como síndrome de ansiedad generalizada asociado a depresión, dado su constante miedo a alimentar- se por la disfagia expuesta; es habitual esta asociación con depresión 3.
El diagnóstico de miastenia gravis nos obliga a realizar una valoración diferencial amplia con enfermedades neuromusculares tipo neuropatías mitocondriales o síndrome de Eaton Lambert, y menos probables y con un abordaje más sencillo con el hipertiroidismo 4.
Para el estadiaje utilizamos la escala vigente como la de Ossermann, esta nos guía a la clasificación y a determinar el grado de incapacidad muscular y su progresión.
Más allá del diagnóstico y tratamiento de los pacientes con este padecimiento y con la misma importancia, se debe informar sobre el empeoramiento del cuadro o la perpetuación de crisis, que podrían llevar a un paciente a la sala de cuidados intensivos o a la muerte cuando se asocia medicamentos contraindicados; son más de doscientos principios activos, por lo que invitamos a los lectores a revisar la lista en el enlace aquí enumerado 6.
Conclusiones
El presente caso se trata de un paciente con historia de fatigabilidad y diplopia con disnea y disfagia progresiva sin signos ni síntomas oculomotores en su presentación con una evolución favorable luego de la administración de piridostigmina asociado a corticoides orales.
En los pacientes con miastenia grave, se tiene que in- formar al médico, al paciente y a su entorno acerca de la administración de los medicamentos, puesto que actualmente existen más de 200 principios farmacológicos que pueden empeorar la fatigabilidad, incluso llegan a requerir apoyo con ventilación mecánica y, por consiguiente,aumenta la mortalidad.
Referencias
- Phillyps LH, Torner Epidemiologic evidence for a changing natural history of myasthenia gravis. Neurology 1996; 47: 1233-8 https://doi.org/10.1212/WNL.47.5.1233
- Kleiner-Fisman G, Stephen Kott Myasthenia gravis mimicking stroke in elderly patients. Mayo Clin Proc 1998; 73: 1077-8 https://doi.org/10.4065/73.11.1077
- Rohr Myasthenia gravis in the frontier of psychiatric diagnosis. Psychiatr Prax 1992; 19: 157-63 https://pubmed.ncbi.nlm.nih.gov/1438596/
- Osserman KE, Genkins G. Studies in myasthenia gravis: review of a twenty year experience in over 1.200 Mt Sinai J Med 1971; 38: 497-537. https://pubmed.ncbi.nlm.nih.gov/5288537/
- D’Alessandro R, Casmiro Reliable disability scale for myasthenia gravis sensitive to clinical changes. Acta Neurol Scand 1995; 92: 77-82. https://doi.org/10.1111/j.1600-0404.1995.tb00466.x
- Fármacos y miastenia gravis https://miastenia.ong/resumen-farmacos-1 https://www.uptodate.com/en/solutions/uptodate
- Gilhus NE. N Engl J Med 2016; 375:2570-2581 https://doi.org/10.1056/NEJMra1602678
Cómo citar el presente artículo:
Alvear D, Rodríguez R, Romo G, Sosa D. Miastenia gravis con afectación bulbar. Reporte de caso. Indexia. Abril 2022.
Todos los artículos se publican bajo la licencia Creative Commons Atribución 4.0 Internacional (CC-BY 4.0), lo que permite compartir y adaptar el contenido siempre que se dé el crédito adecuado a los autores y a la revista.
